Infecciones Fúngicas
Candidiasis
La
candidiasis es la infección fúngica más frecuente y está causada por Candida
albicans, un hongo que forma parte de la flora bucal normal en el 20% al 50% de
las personas sanas. Los factores que predisponen a la candidiasis bucal incluyen
factores locales (xerostomía, mala higiene bucal), diabetes mellitus, anemia
ferropénica, enfermedades crónicas, tumores malignos, antibióticos,
corticosteroides y otros fármacos inmunosupresores, radiación,
hipoparatiroidismo, enfermedad de Addison e inmunodeficiencia humoral y mediada
por células. .
Recientemente,
un nuevo cofactor implicado en la patogenia de la candidiasis bucal ha sido el
estado secretor del grupo sanguíneo del huésped. Además, la candidiasis bucal es
una infección oportunista temprana que ocurre en alrededor de dos tercios de
los pacientes con o con alto riesgo de infección por VIH. Los recién nacidos y
los bebés también son particularmente susceptibles a la candidiasis.
La
candidosis bucal tiene un amplio espectro de manifestaciones clínicas.
Recientemente se ha sugerido que la candidiasis bucal debe clasificarse como
primaria, que comprende infecciones localizadas exclusivamente en el área bucal
y perioral, y secundaria, que comprende lesiones orales de enfermedad
mucocutánea sistémica.
Candidiasis bucal primaria
La
candidosis oral primaria incluye las siguientes variedades clínicas.
Candidiasis
pseudomembranosa
La
candidiasis pseudomembranosa es la forma más común de la enfermedad y
generalmente es aguda, pero también puede ocurrir el tipo crónico.
Clínicamente
se caracteriza por manchas o placas ligeramente elevadas, de color blanco
cremoso o amarillo blanquecino, que por lo general pueden desprenderse con
facilidad, dejando una superficie subyacente rojiza o normal en carne viva.
Estas lesiones pueden ser localizadas o generalizadas y pueden aparecer en
cualquier sitio oral, pero con mayor frecuencia en la mucosa bucal, la lengua y
el paladar blando y duro. Las quejas subjetivas incluyen xerostomía y una
ligera sensación de ardor. Esta forma de candidiasis es común en la infección
por VIH.
Candidiasis Eritematosa
La
candidiasis eritematosa (atrófica) también se clasifica como aguda o crónica.
Es muy prevalente en personas infectadas por el VIH, pero rara vez se observa
en pacientes que reciben antibióticos de amplio espectro, corticosteroides u
otros agentes inmunosupresores.
Clínicamente,
existen placas eritematosas que tienen predilección por la superficie dorsal de
la lengua y el paladar. La candidiasis eritematosa frecuentemente causa ardor.
Candidiasis Nodular
La
candidiasis nodular (cándida leucoplaquia hiperplásica crónica) es una forma
crónica de candidiasis que se caracteriza por una infiltración profunda de los
tejidos orales por hifas fúngicas.
Clínicamente,
se caracteriza por placas blancas, firmes y elevadas, ocasionalmente rodeadas
de eritema. Las lesiones pueden persistir durante años, no se desprenden y
suelen localizarse en la zona retrocomisural, el dorso de la lengua, la mucosa
bucal y rara vez en otras zonas. En raras ocasiones, se han observado lesiones
de esta forma de candidiasis en pacientes con infección por VIH. Se ha sugerido
que la candidiasis nodular predispone al carcinoma de células escamosas y, por
lo tanto, es una lesión precancerosa.
Hiperplasia Papilar del Paladar
La
hiperplasia papilar del paladar es una forma crónica rara de candidiasis que
generalmente afecta a personas con paladar ojival que no usan dentaduras
postizas.
Clínicamente
aparecen múltiples nódulos esféricos pequeños en el paladar, que suele ser
rojo. Esta lesión no debe confundirse con la estomatitis protésica, que aparece
en personas que usan dentadura postiza.
Lesiones Asociadas a Cándida
En
esta categoría se incluyen tres lesiones: queilitis angular, glositis romboidal
media y estomatitis protésica.
La
queilitis angular es una enfermedad de etiología multifactorial, que puede ser
infecciosa o no infecciosa. Las especies de Candida juegan un papel importante
como cofactor causal. La queilitis angular a menudo se asocia con la
estomatitis protésica, que es común entre los usuarios de dentaduras postizas.
La queilitis angular también se encuentra comúnmente entre pacientes infectados
por VIH, ya sea localizada o asociada con candidiasis pseudomembranosa.
Clínicamente
se manifiesta como costras rojas fisuradas con o sin erosión, ocasionalmente
cubiertas por manchas o placas de color amarillo blanquecino.
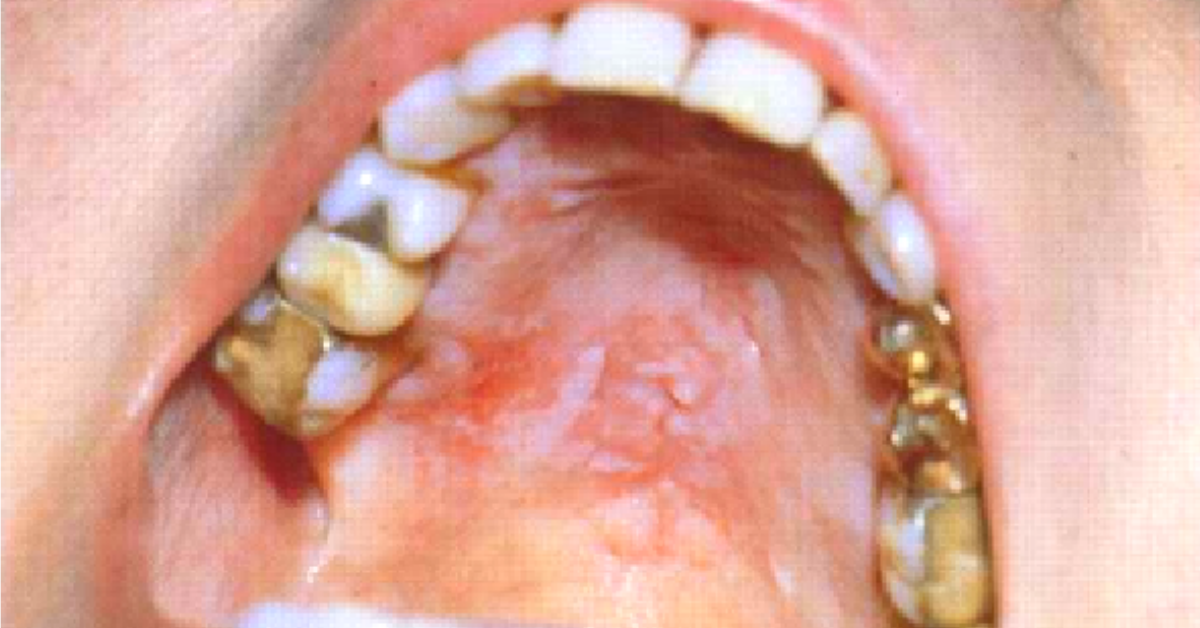
La
glositis romboidal media también puede estar asociada con la infección por
Candida albicans.
Clínicamente
se presenta como una superficie rojiza lisa o nodular localizada en la línea
media del dorso de la lengua anterior a las papilas circunvaladas.
La estomatitis protésica generalmente se asocia con la infección por Cándida y en el pasado se la denominaba candidiasis atrófica crónica. La estomatitis protésica suele ser común entre los usuarios de prótesis dentales superiores.
Clínicamente,
se caracteriza por un eritema difuso y un ligero edema de la mucosa debajo de
la dentadura.
Candidiasis
Oral Secundaria
La
candidosis oral secundaria incluye las siguientes dos variedades clínicas.
Candidiasis Mucocutánea Crónica
Esta
forma de candidiasis es un grupo heterogéneo de síndromes clínicos que se
caracterizan por lesiones crónicas de la piel, uñas y mucosas. Suele aparecer
en la infancia y suele asociarse a numerosas anomalías inmunológicas,
predominantemente de inmunidad mediada por células y rara vez de inmunidad
humoral.
Desde
el punto de vista clínico, las lesiones bucales tempranas son similares a las
observadas en la candidiasis pseudomembranosa, pero más tarde son similares a
las lesiones de la candidosis hiperplásica (nodular) crónica. De manera característica,
las lesiones son generalizadas, con predilección por la mucosa bucal, las
comisuras, la lengua, el paladar y los labios, y pueden extenderse a la
orofaringe y el esófago. La afectación cutánea y ungueal en diversos grados de
severidad se asocia con las lesiones bucales.
Síndrome
de Endocrinopatía Candidiásica
Este
síndrome es una forma única de candidiasis mucocutánea crónica que se acompaña
de endocrinopatías, como hipoparatiroidismo, hipoadrenalismo, hipotiroidismo o
hipofunción pancreática y ovárica. La candidiasis oral comienza a la edad de 4
a 6 años o más tarde, mientras que la endocrinopatía puede tener un inicio
tardío.
Clínicamente,
las lesiones bucales, cutáneas y ungueales son similares a las observadas en la
candidiasis mucocutánea crónica.
El
diagnóstico diferencial de la candidiasis incluye quemaduras químicas, lesiones
traumáticas, nevo esponjoso blanco, leucoplasia, leucoplasia vellosa, liquen
plano y placas mucosas de sífilis secundaria.
La
prueba de laboratorio útil para establecer el diagnóstico es el examen
microscópico directo de frotis. El cultivo y el examen histopatológico también
pueden ser de utilidad.
Tratamiento.
La nistatina y el miconazol son los fármacos de elección para uso tópico. El
ketoconazol, la anfotericina B, el fluconazol y el itraconazol se usan
sistémicamente con éxito en las formas generalizadas de la enfermedad.
Histoplasmosis
La
histoplasmosis es una enfermedad fúngica sistémica causada por el organismo
Histoplasma capsulatum. La enfermedad es endémica en los Estados Unidos en los
valles de los ríos Mississippi y Ohio, donde aproximadamente el 80% de la
población adulta muestra una reacción positiva a la prueba cutánea de
histoplasmina. Sin embargo, también se han informado casos en otras áreas
geográficas.
También
se han notificado casos esporádicos de histoplasmosis oral en pacientes
infectados por el VIH. Se han reconocido tres formas de histoplasmosis:
primaria aguda, cavitaria crónica y diseminada progresiva. La forma primaria
aguda, que es más frecuente, se caracteriza por síntomas constitucionales
(febrícula, malestar general, escalofríos, mialgias, etc.), síntomas pulmonares
(tos, dolor torácico) y adenopatías. Esta forma es autolimitada y no se asocia
con lesiones orales. La forma cavitaria crónica se caracteriza exclusivamente
por signos y síntomas pulmonares. La forma diseminada progresiva es muy rara.
Clínicamente
se caracteriza por síntomas constitucionales y hepatoesplenomegalia,
linfadenopatía, afectación de la médula ósea, hallazgos radiológicos
pulmonares, trastornos gastrointestinales, insuficiencia suprarrenal y
manifestaciones bucales y faríngeas.
Las
lesiones bucales ocurren en alrededor del 35 al 45% de los casos y se
caracterizan clínicamente por ulceración dolorosa indurada o lesiones verrugosas,
nodulares o granulomatosas. El paladar, la lengua, la mucosa bucal, la encía y
los labios son los sitios preferidos de localización. Comúnmente, las lesiones bucales aparecen como la manifestación de presentación inicial.
El
diagnóstico diferencial incluye carcinoma de células escamosas, linfoma,
tuberculosis, granulomatoso de Wegener, granuloma maligno y otras infecciones
fúngicas sistémicas.
Pruebas
de laboratorio. El examen histopatológico de muestras de biopsia, el examen
directo de frotis y el cultivo son útiles para establecer el diagnóstico.
Tratamiento.
El ketoconazol y la anfotericina B son eficaces en el tratamiento de la
histoplasmosis.
Blastomicosis Norteamericana
La
blastomicosis es una infección fúngica crónica causada por Blastomyces dermatitidis
y generalmente ocurre en América del Norte y África. La enfermedad afecta
principalmente a los pulmones y la piel, rara vez a los huesos, el tracto
genital y otros órganos. En alrededor del 25% de los pacientes se producen
lesiones en la mucosa bucal o nasal.
Clínicamente,
la lesión bucal suele presentarse como una úlcera con una superficie ligeramente
verrugosa y bordes delgados o como una placa vegetante elevada.
El
diagnóstico diferencial incluye carcinoma de células escamosas, tuberculosis,
sífilis terciaria y otras infecciones fúngicas sistémicas.
Prueba
de laboratorio. El examen histopatológico, el examen de frotis directo y el
cultivo son útiles para establecer el diagnóstico.
Tratamiento.
El ketoconazol, el fluconazol, el intraconazol y la anfotericina B son fármacos
eficaces.
Paracoccidioidomicosis
La
paracoccidioidomicosis (blastomicosis sudamericana) es una enfermedad
granulomatosa crónica y es causada por Paracoccidioides brasiliensis. La
enfermedad está particularmente restringida a Brasil y otros países de América
del Sur y Central. Se reconocen tres formas de la enfermedad: pulmonar,
diseminada y mucocutánea.
Clínicamente,
la paracoccidioidomicosis se caracteriza por pérdida de peso, fiebre, disnea,
tos, aumento de tamaño de los ganglios linfáticos, lesión drenante de la piel y
el área genital, y úlceras de la nariz, laringe, orofaringe y cavidad bucal.
Las
lesiones bucales clínicas suelen presentarse como una úlcera irregular crónica
con una superficie granular. Perforación del paladar duro asociado con el dolor
se puede ver en casos severos. El paladar blando y duro, la lengua y la encía
están frecuentemente afectados.
El
diagnóstico diferencial incluye carcinoma de células escamosas y de glándulas
salivales, tuberculosis, sarcoidosis, sífilis, granuloma maligno,
granulomatosis de Wegener, linfoma, sialometaplasia y otras micosis sistémicas.
Pruebas
de laboratorio. Se requiere un examen histopatológico para el diagnóstico
final. El frotis y/o el cultivo también pueden ser útiles. También es útil la
prueba serológica por inmunodifusión o la fijación del complemento.
Tratamiento.
La anfotericina B intravenosa, el ketoconazol y el itraconazol son fármacos
eficaces.
Mucormicosis
La
mucormicosis (cigomicosis, ficomicosis) es una infección fúngica oportunista
aguda rara, a menudo fatal, que generalmente afecta a personas debilitadas. Los
hongos de la familia Mucoraceae, principalmente rhizopus y rhizomucor, y raramente
otras especies, son los causantes de la enfermedad. La condición predisponente
más común es la diabetes mellitus mal controlada con cetoacidosis. Las
neoplasias malignas hematológicas, las quemaduras, la desnutrición, la uremia,
la cirrosis hepática, la enfermedad por VIH, el trasplante de órganos, la
quimioterapia contra el cáncer y la terapia inmunosupresora también predisponen
a la mucormicosis. El hongo se adquiere del ambiente y característicamente
erosiona las arterias, causando trombosis, isquemia y finalmente necrosis de
los tejidos circundantes. Se reconocen cuatro formas clínicas de mucormicosis:
rinocerebral, pulmonar, gastrointestinal y diseminada. La forma rinocerebral es
la más común, ya que los signos y síntomas de las estructuras orales, craneales
y faciales representan del 40 al 70 % de todos los casos notificados.
Clínicamente,
la enfermedad se caracteriza por febrícula, cefalea, malestar general, dolor en
los senos paranasales, secreción nasal sanguinolenta, hinchazón y edema periorbitario
o perinasal, ptosis del párpado, paresia de los músculos extraoculares y
letargo progresivo. La necrosis tisular de los senos nasales y paranasales
puede provocar la perforación del paladar. La ulceración palatal y la necrosis
son las lesiones orales más características. La úlcera está claramente
delimitada con una escara necrótica negra mientras el hueso está expuesto. La
mucosa que rodea la úlcera suele estar engrosada. La invasión orbitaria e
intracraneal es una complicación común.
El
diagnóstico diferencial de las lesiones bucales debe incluir: granuloma maligno,
granulomatosis de Wegener, sífilis terciaria, tuberculosis, carcinoma de
células escamosas, adenocarcinoma de glándulas salivales y otras micosis
sistémicas.
Las
pruebas de laboratorio útiles para el diagnóstico son el examen histopatológico
y el examen de frotis.
La
tomografía axial computarizada puede ser útil para demostrar el grado de
destrucción ósea.
Tratamiento.
Están indicados la anfotericina B intravenosa y el desbridamiento quirúrgico.
La corrección de las condiciones predisponentes subyacentes también es
importante.


















Comentarios
Publicar un comentario